目錄
抗生素不只在殺菌,也可能悄悄打亂腸道生態,讓腹瀉找上門。與其事後補救,不如一開始就做好風險控管。關鍵不在「有沒有吃益生菌」,而是「選對能在抗生素環境下活下來的菌株」。其中,布拉迪酵母菌因具天然抗生素耐受性,研究證實可顯著降低抗生素相關腹瀉風險。這篇文章,帶你從機轉到實證,一次看懂如何在抗生素療程中,聰明保護腸道。
抗生素相關腹瀉
抗生素相關腹瀉(antibiotic-associated diarrhea, AAD)是臨床上常見的副作用,約占藥物性腹瀉的25%。常見相關抗生素包括 penicillins、cephalosporins、clindamycin、quinolones 與 macrolides。其臨床表現差異甚大:輕者僅為一般性腹瀉,症狀相對溫和;重者則可能進展為偽膜性腸炎,甚至影響腸道功能與整體健康狀態。多數情況下,症狀可能在使用抗生素後數日內出現,並於停藥後逐漸改善。
為什麼抗生素會引起腹瀉
人體腸道菌叢在生理調節中扮演關鍵角色,不僅可產生乳酸、醋酸與短鏈脂肪酸,促進腸上皮細胞分泌黏液與黏蛋白,強化腸道屏障功能;同時也能幫助分解人體難以吸收的醣類(如乳糖),降低滲透壓性腹瀉的風險,並維持腸道水分再吸收的穩定性。
當口服或注射抗生素時,藥物在腸道中的濃度可能干擾菌相平衡,進一步破壞上述調節機制,導致腸道水分失衡,進而引發腹瀉。
抗生素引起的伺機病原菌感染
一般而言,停用抗生素後,腸道正常菌相多通常能在短時間內恢復。然而,在特定情況下,腸道保護性菌叢受損,可能使伺機性病原菌過度增生(例如,困難梭狀芽孢桿菌Clostridium difficile),進而釋放 enterotoxin A 與 cytotoxin B,導致腹瀉甚至腸胃炎。
此類感染約占抗生素相關腹瀉的20%,且多數會進展為偽膜性腸炎,臨床上需特別警覺。
幾乎所有抗生素皆可能誘發困難梭狀芽孢桿菌感染,其中以 clindamycin、廣效型抗生素(如 ampicillin、amoxicillin-clavulanic acid)及 cephalosporins 風險較高;此外,erythromycin、sulfonamides、tetracyclines 與 quinolones 亦有相關風險。
除了藥物種類外,延長療程、反覆使用抗生素,以及多重抗生素併用,亦被視為重要的危險因子。
益生菌預防及改善抗生素相關腹瀉
抗生素相關腹瀉雖多屬輕度,但仍可能干擾日常生活,甚至影響治療順從性而中斷療程。臨床上,適當補充益生菌已被視為預防策略之一。然而並非所有益生菌皆對抗生素相關腹瀉有效,不同菌種、菌株,甚至不同族群之間,其效果皆存在顯著差異。
預防一般抗生素相關腹瀉
建議於抗生素治療第一天即開始補充益生菌,並於療程結束後持續1至2週,以協助腸道菌相恢復;部分具抗藥性或不受抗生素影響的菌株,亦可與抗生素同時使用【1】。目前統合分析研究顯示,鼠李糖乳桿菌(Lactobacillus rhamnosus GG,LGG)與布拉迪酵母菌(Saccharomyces boulardii)最能有效預防及改善抗生素相關腹瀉。
針對一般抗生素相關腹瀉的預防,建議可依據菌種與菌數進行選擇如下【2】:
(1)LGG=6×109 CFU/天× 1-4 週
(2)S. boulardii=4×109 CFU/天× 1-4 週
(3)L. acidophilus 和L. bulgaricus=2×109 CFU/天× 1 週
➡延伸閱讀:布拉迪酵母菌,不怕抗生素的益生菌
預防與改善困難梭狀芽孢桿菌相關腹瀉
然而,住院族群因抗生素使用時間較長,發生困難梭狀芽孢桿菌感染的風險顯著提升,進而導致後續腹瀉甚至偽膜性腸炎。在此情境下,益生菌的功效就較為有限。Cochrane 系統性回顧指出,益生菌可顯著降低由困難梭狀芽孢桿菌引起的腹瀉,但對於「預防感染」則未見顯著效果【3】。換言之,益生菌較偏向「降低臨床症狀表現」,而非「阻止病原菌定殖」。
針對困難梭狀芽孢桿菌相關腹瀉之預防與改善,建議可依菌種與菌數進行選擇如下【4】:
(4)S. boulardii=2×1010 CFU/天× 4 週,併用Vancomycin 和/或 Metronidazole
益生菌對抗生素的耐受性
儘管統合分析顯示,益生菌對抗生素相關腹瀉具有預防與改善效果,但不同菌種對抗生素的耐受性差異極大。以臨床常見菌種為例:腸球菌(enterococci)因其結合蛋白與 β-lactam 類抗生素的親和力較低,對此類抗生素具相對耐受性;然而,對於其他抗生素(如 fluoroquinolones、vancomycin)則缺乏耐受性。
Clostridium butyricum MIYAIRI 588 對 cephalosporins 類抗生素具部分耐受性,但對常見的 ampicillin 則較為敏感;而 Bifidobacterium bifidum G9-1、Lactobacillus acidophilus 4AR 與 Bifidobacterium infantis SMR 等菌株,對多數抗生素皆不具耐受性【5】。
換句話說,如果菌株本身撐不住抗生素,再好的益生菌也難以發揮效果。
在目前研究【6】中,多數益生菌配方仍會受到抗生素影響;相對而言,Saccharomyces boulardii(布拉迪酵母菌,又稱布拉氏酵母菌)非屬細菌類型,對大部分抗生素具有天然耐受性,但需注意其活性可能受抗黴菌藥物影響。
研究整理出一份具實務價值的對照表-益生菌對抗生素的耐受性表:橫軸為常用抗生素,縱軸為常見益生菌菌株,紅色標示代表該菌株對該抗生素具感受性(即易受影響)。臨床應用上,可據此檢視所選益生菌是否與當前抗生素產生交互影響,避免「補了但沒效果」的情況。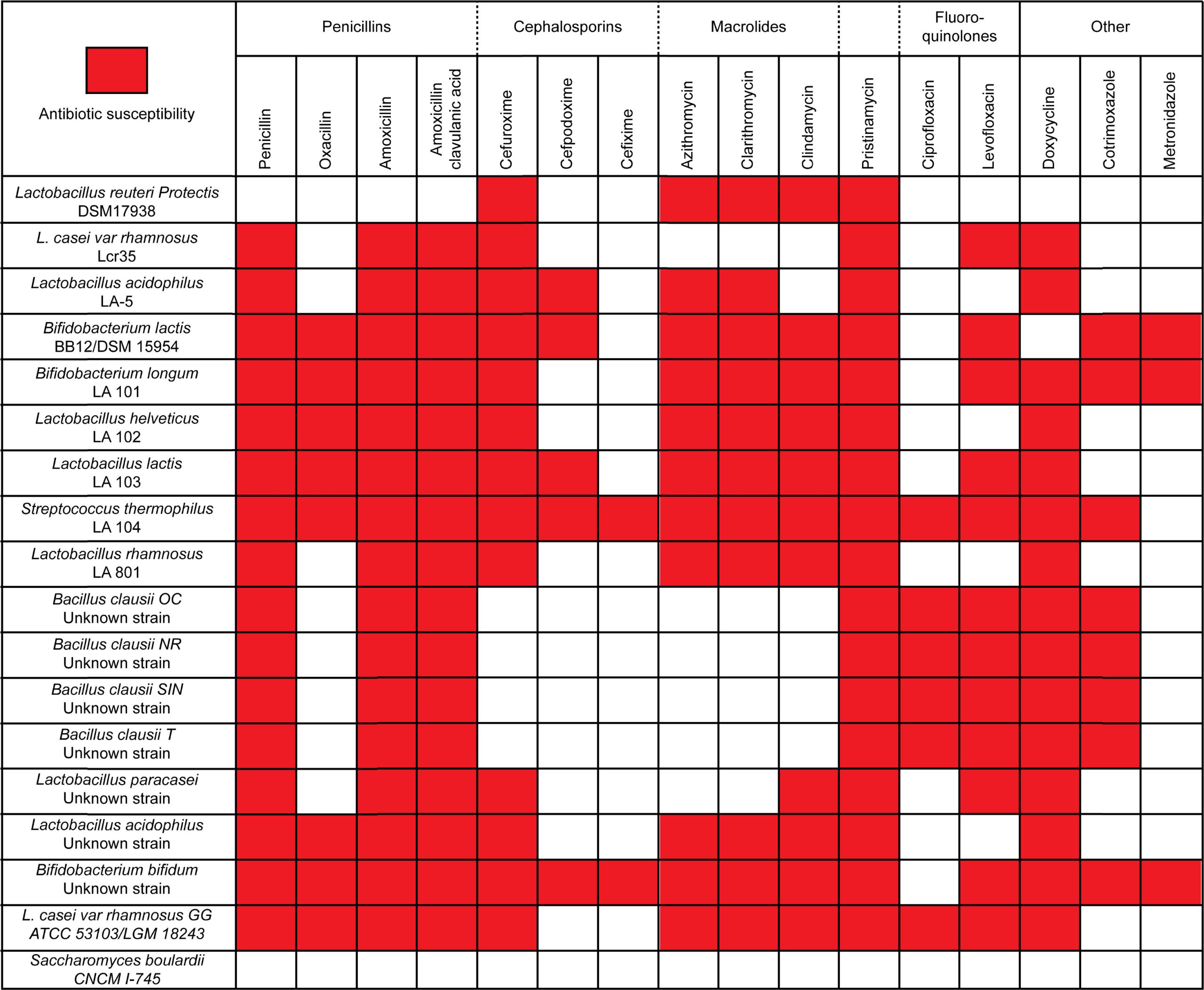
布拉迪酵母菌,預防抗生素相關腹瀉
從上述益生菌對抗生素耐受性的整理可以看出,多數菌株在抗生素環境下存活有限,唯有布拉迪酵母菌展現出對各類抗生素的高度穩定性。那麼,在抗生素治療期間同步補充布拉迪酵母菌,是否真的能有效降低抗生素相關腹瀉的風險?接下來,用研究數據說話。
研究一:Aliment Pharmacol Ther. 2015 Oct;42(7):793-801.
2015年一篇系統性回顧與統合分析研究,收錄 21 項隨機對照試驗,共計4780 名參與者,評估每日補充 2.5 – 5×109 CFU布拉迪酵母菌,用於預防兒童和成人抗生素相關性腹瀉的有效性。研究結果如下【7】:
1.對於整體族群(成人+兒童):
-安慰劑組:抗生素相關性腹瀉發生率約 18.7%
-布拉迪酵母菌組:降至約 8.5%。
→ 相對風險(RR):0.47 (95% CI:0.38 – 0.57),風險降低約 53% (NNT ≈ 10)
2.兒童族群(<18 歲):
-安慰劑組:抗生素相關性腹瀉發生率約 20.9%
-布拉迪酵母菌組:降至約 8.8%。
→ 相對風險(RR):0.43 (95% CI:0.30–0.60),風險降低約 57%
→ 布拉迪酵母菌能降低困難梭狀芽孢桿菌感染的風險(具統計意義),效果較成人明顯。
3.成人族群:
-安慰劑組:抗生素相關性腹瀉發生率約17.4%
-布拉迪酵母菌組:降至約8.2%
→ 相對風險(RR):0.49 (95% CI:0.38–0.63),風險降低約 51%
→ 布拉迪酵母菌有降低困難梭狀芽孢桿菌感染的趨勢,但統計上不如兒童明確,部分研究顯示效果有限。
4.安全性:
-多數試驗顯示布拉迪酵母菌耐受性良好,嚴重不良事件(如菌血症)極罕見。
-不良事件(輕度腹脹、便秘等)在兩組間無顯著差異。
結論:這項統合分析證實,布拉氏酵母菌能有效降低兒童和成人抗生素相關性腹瀉的風險。
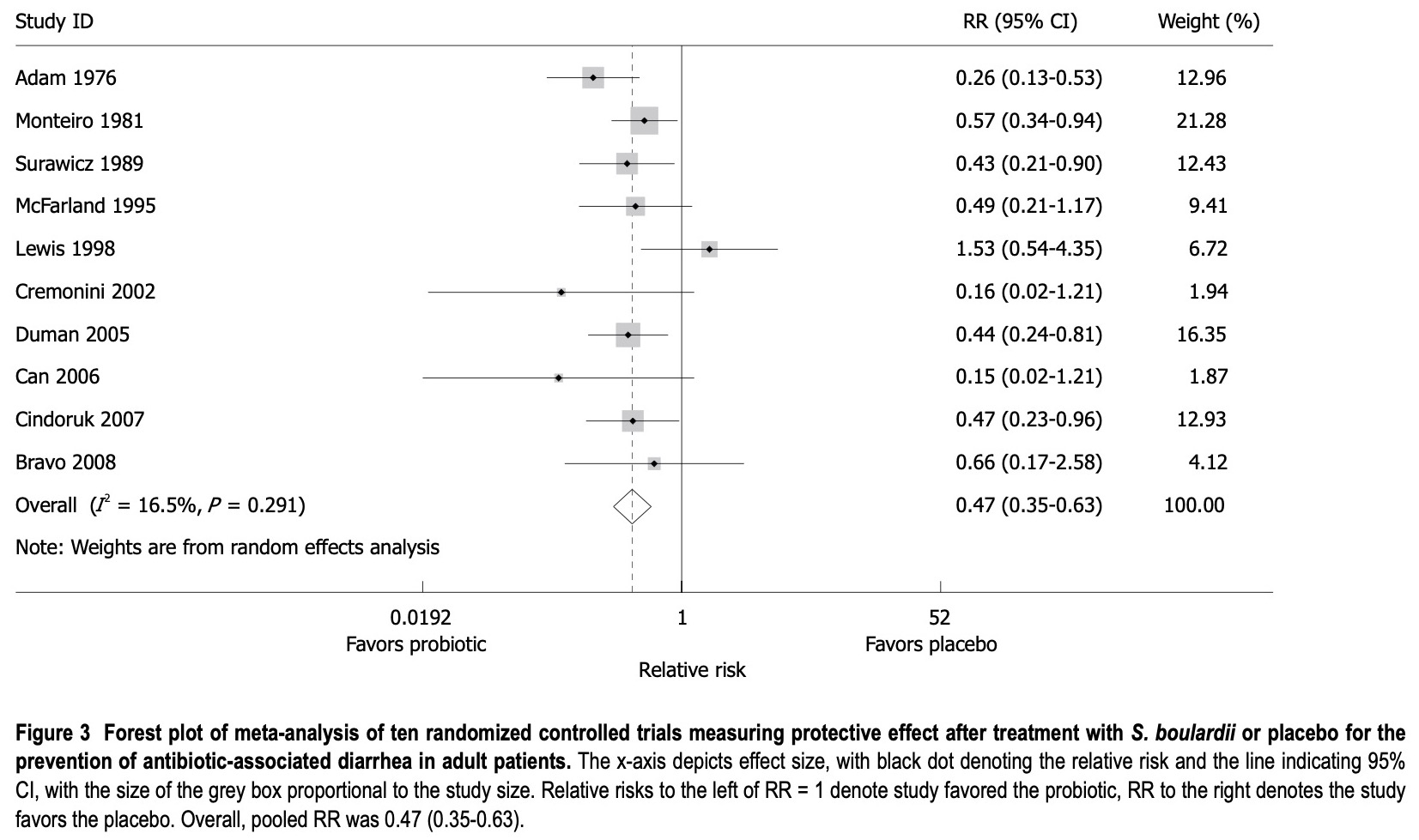
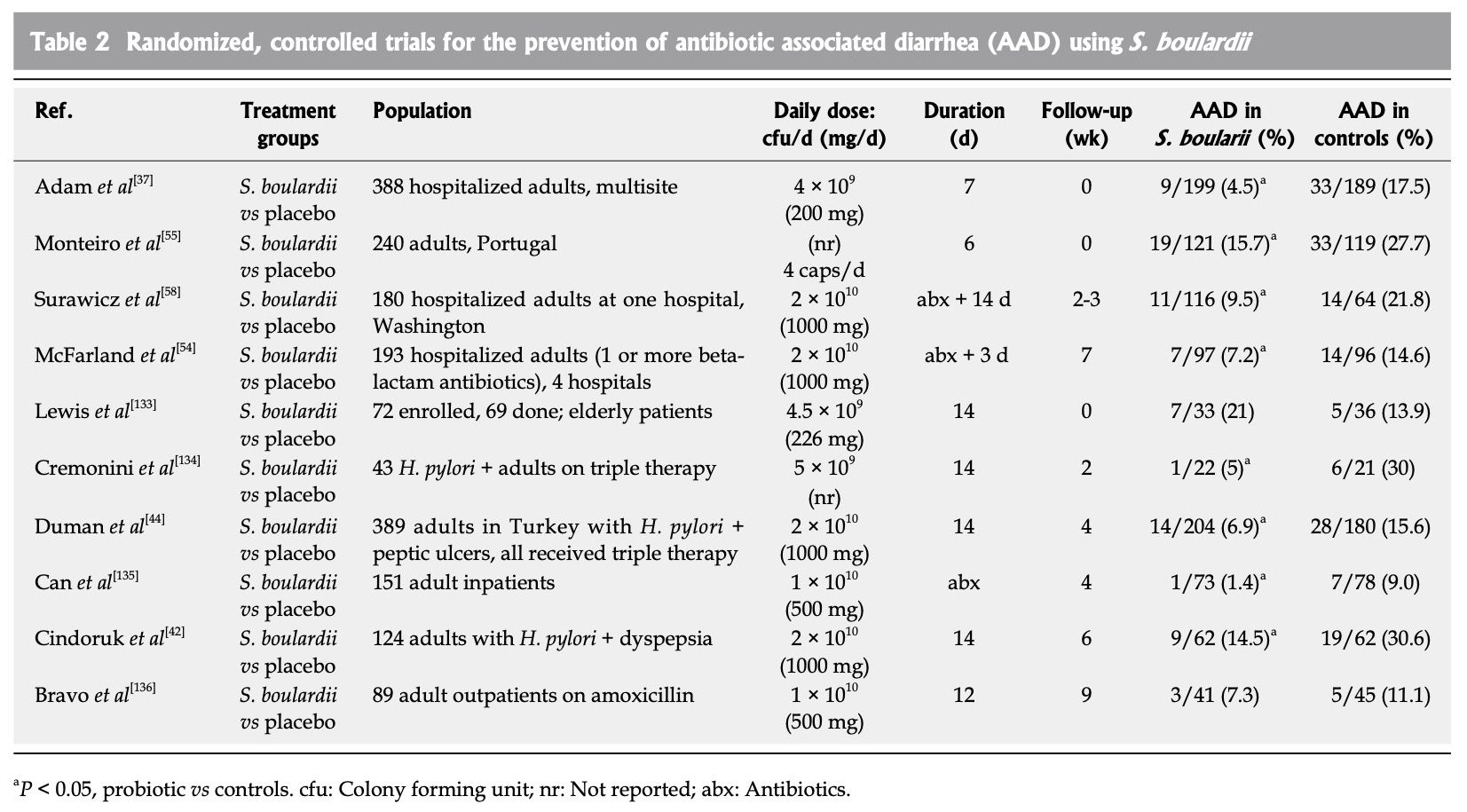
研究二:World J Gastroenterol. 2010 May 14;16(18):2202–2222.
2010年一篇系統性回顧與統合分析研究,收錄27項隨機對照試驗(其中10項與抗生素性腹瀉相關),共計5029 名成人患者,評估布拉迪酵母菌用於治療成人多種疾病的療效和安全性。研究結果如下【8】:
1.整體療效模式:
在 27項隨機對照試驗,5,029 名成人患者中,84% 的治療組顯示布拉迪酵母菌有「統計上顯著療效」,且安全性良好。也就是說,多數試驗都觀察到布拉迪酵母菌在某種適應症中能改善或預防腸胃症狀。
2.抗生素相關性腹瀉:
統合分析發現布拉迪酵母菌在預防抗生素相關性腹瀉方面,具有顯著的治療效果(RR = 0.47,95% CI:0.35-0.63,P < 0.001),風險降低約 53%。
3.旅行者腹瀉:
多項隨機對照試驗顯示布拉迪酵母菌可降低旅行者腹瀉風險,作者評為「可強烈建議使用」。
4.胃幽門螺旋桿菌標準三合一療法期間:
三合一療法(兩種抗生素+PPI)常伴隨高比率抗生素相關性腹瀉,多項隨機對照試驗顯顯示加用布拉迪酵母菌可減少抗生素相關性腹瀉發生與整體副作用(如腹瀉、惡心、腹脹),並在部分研究中改善根除率。
5.困難梭狀芽孢桿菌相關腹瀉:
在診斷困難梭狀芽孢桿菌感染後,加用布拉迪酵母菌,可減少復發率,但對初次發作的治療效果較有限。
6.安全性:
多數試驗中,成人服用布拉迪酵母菌(典型劑量 250–500 mg/日,含約 2.5–5×109 CFU/日)耐受良好,嚴重不良事件(如酵母菌血症)極罕見。
微笑藥師的建議
從研究結果來看,抗生素療程併用布拉迪酵母菌(每日4×109 -2×1010CFU),能顯著降低抗生素相關腹瀉、腸胃副作用,甚至降低兒童困難梭狀芽孢桿菌感染的風險。針對曾經服用抗生素引起腹瀉、接受較長時間抗生素治療、反覆使用抗生素,以及併用多種抗生素的狀況,建議可以在醫療人員評估下,補充適量布拉迪酵母菌Saccharomyces boulardii。
參考文獻:
-
Clinical Uses of Probiotics. Medicine (Baltimore). 2016 Feb;95(5):e2658.
- Antimicrobial susceptibility of Enterococcus strains used in clinical practice as probiotics. J Infect Chemother. 2013 Dec;19(6):1109-15.
- Antibiotic susceptibility of probiotic strains: Is it reasonable to combine probiotics with antibiotics? Med Mal Infect. 2017 Nov;47(7):477-483.
- Systematic review with meta-analysis: Saccharomyces boulardii in the prevention of antibiotic-associated diarrhoea. Aliment Pharmacol Ther. 2015 Oct;42(7):793-801.
- Systematic review and meta-analysis of Saccharomyces boulardii in adult patients. World J Gastroenterol. 2010 May 14;16(18):2202–2222.





[…] 18 4 月 布拉迪酵母菌預防抗生素相關腹瀉 […]